En el laboratorio de Biofotó-nica del Departamento de Óptica del INAOE se llevan a cabo experimentos en un área poco estudiada en México: la Terapia Fotodinámica (PDT). Se trata de una alternativa para el tratamiento de muchas enfermedades humanas y veterinarias. Tiene grandes ventajas, tales como costos menores, en muchos casos es más eficiente, carácter no invasivo y menores efectos secundarios en comparación con los tratamientos tradicionales.
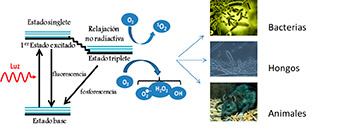
La terapia fotodinámica es una técnica innovadora que lleva a la destrucción selectiva de células, a través de procesos biológicos activados por luz. La PDT requiere de un fotosensitizador (PS), que por lo general es un colorante inocuo en ausencia de luz, que puede ser absorbido por las células o los microorganismos, una fuente de luz con una longitud de onda adecuada y la presencia de oxígeno en la célula (Fig. 1). El colorante absorbe la luz y se excita, de tal manera que puede interactuar con el oxígeno presente y producir compuestos de oxígeno muy reactivos, que son los causantes de la muerte celular. Los puntos decisivos para una PDT exitosa son: una apropiada oxigenación, buena distribución del PS y suficiente penetración de la luz.
La PDT se descubrió hace más de 100 años cuando Oskar Raab y Hermann von Tappeiner de la Universidad de Munich descubrieron que paramecios teñidos con naranja de acridina morían al ser expuestos a la luz. Además ellos probaron que la técnica era útil para tratar carcinoma de piel con PDT. Sin embargo, este descubrimiento permaneció olvidado durante muchos años. No fue hasta que en los 1970s algunos investigadores norteamericanos usaron derivados de la hematoporfirina como PS (obtenida de sangre seca después de tratamiento con ácido sulfúrico) combinada con luz roja para tratar con éxito cáncer de vejiga en animales y humanos. A partir de entonces, la PDT se ha consolidado como una terapia para la destrucción selectiva de células malignas y microorganismos patógenos.
Los PS utilizados para la PDT se pueden clasificar en cuatro grupos químicos: porfirinas, fenotiazinas, ftalocianinas y ácido aminolevulínico. Un PS efectivo típicamente debe tener las siguientes características: i) solubilidad en agua, ii) mínima toxicidad en obscuridad, iii) un bajo potencial mutagénico y iv) una alta estabilidad química. El primer PS aprobado por la Food and Drug Administration (FDA) de Estados Unidos fue el Photofrin (1990s), un derivado de la hematoporfirina de la sangre. Es importante mencionar que aunque hay un número significativo de compuestos que pueden actuar como PS, solo unos cuantos están aprobados para uso en humanos.

Dentro del cuerpo del paciente, los PS interactúan con diferentes células y organelos, dependiendo de varios factores, tales como la solubilidad del PS; los compuestos lipofílicos se unen mejor a las lipoproteínas (preferidas de células cancerosas), en cambio los compuestos hidrofílicos se unen mejor a proteínas como la albumina. La carga del compuesto también es importante, ya que los compuestos con carga positiva se acumulan mejor en mitocondrias, a diferencia de los compuestos con carga negativa que prefieren los lisosomas. Algunos compuestos pueden penetrar y localizarse en más de un sitio. La distribución del colorante dentro de la célula es importante ya que dependiendo de la localización intracelular pueden desencadenarse procesos distintos de muerte celular. El efecto antitumoral o antimicrobiano de los agentes reactivos de oxígeno deriva de tres mecanismos: el efecto directo sobre las células, el daño a los vasos sanguíneos que están cerca, con la consecuente disminución en el suministro de nutrientes y la inducción de una fuerte reacción inflamatoria con la que se promueve una mejor respuesta inmunitaria del cuerpo contra las células malignas.
Actualmente la PDT ha sido aprobada para su aplicación en humanos en varios países, como Estados Unidos, Canadá, Brasil, Cuba, Europa en general, entre otros. La PDT ha sido probada exitosamente en numerosos tipos de cáncer como los de piel, esófago, estómago, cérvico-uterino y pulmón con efectos secundarios mucho menores que los producidos con la quimioterapia o la radioterapia. También se han probado para tratar infecciones microbianas dentales, contra diversos hongos, para curar el acné y el vitiligo.
Los primeros estudios realizados en el INAOE han sido con hongos dermatofitos, éstos infectan tanto a humanos como a animales y producen lesiones sobre la piel, el cabello o las uñas. Con la PDT y utilizando azul de metileno como PS hemos logrado in vitro una importante disminución de la proliferación de los hongos en todos los tratamientos aplicados y en algunos casos la eliminación total (Fig. 2). Dada la accesibilidad de la técnica, actualmente estamos considerando estudios para células cancerígenas de diversos tipos y células microbianas causantes de distintas infecciones.
Finalmente, podemos decir que la PDT es un método que ha demostrado su eficiencia, con muy pocos o nulos efectos secundarios, accesible por su bajo costo y de fácil aplicación. Por otro lado, México es un país que cuenta con los recursos humanos especializados, así como laboratorios y material biológico que justifican la investigación en nuevas áreas biofotónicas relevantes para el desarrollo del país.
Más información:
Baltazar L, Ray A, Santos D, Cisalpino P, Friedman A, Nosanchuk J. 2015. Antimicrobial photodynamic therapy: an effective alternative approach to control fungal infections. Frontiers in Microbiology 6(202).
Ormond A. B. and H. S. Freeman. 2013. Dye Sensitizers for Photodynamic Therapy. Materials 6:817-840; doi:10.3390/ma6030817.
Spezzia-Mazzocco T, Ramos-García R, Ramírez-San Juan J. C. La terapia fotodinámica en las infecciones fúngicas. En: Temas Selectos de Microbiología Médica y Molecular. Espinosa Texis Alejandra Paula, Vázquez Cruz Candelario, Sánchez Alonso Patricia, Pérez Munive Clara, Germán Larriba Calle (Eds). 2015. Dirección de Fomento Editorial de la Benemérita Universidad Autónoma de Puebla. Puebla, México. pp 41-46. ISBN 978-607-487-906-6.
[email protected], [email protected], rgarcí[email protected]